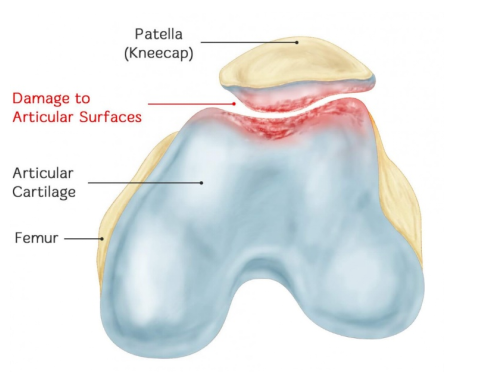
Patela, yang biasanya dikenali sebagai tempurung lutut, ialah tulang sesamoid yang terbentuk dalam tendon quadriceps dan juga merupakan tulang sesamoid terbesar dalam badan. Ia rata dan berbentuk seperti bijirin, terletak di bawah kulit dan mudah dirasa. Tulangnya lebar di bahagian atas dan menghala ke bawah, dengan bahagian hadapan yang kasar dan belakang yang licin. Ia boleh bergerak ke atas dan ke bawah, kiri dan kanan, dan melindungi sendi lutut. Bahagian belakang patela licin dan ditutup dengan rawan, bersambung dengan permukaan patelar femur. Bahagian hadapannya kasar, dan tendon quadriceps melaluinya.
Kondromalasia patela merupakan penyakit sendi lutut yang biasa berlaku. Pada masa lalu, penyakit ini lazim berlaku dalam kalangan orang pertengahan umur dan warga emas. Kini, dengan populariti sukan dan kecergasan, penyakit ini juga mempunyai kadar kejadian yang tinggi dalam kalangan orang muda.
I. Apakah maksud sebenar dan punca kondromalasia patella?
Kondromalasia patella (CMP) ialah osteoartritis sendi patellofemoral yang disebabkan oleh kerosakan kronik pada permukaan rawan patella, yang menyebabkan rawan membengkak, merekah, patah, hakisan, dan gugur. Akhir sekali, rawan kondilus femoral yang bertentangan juga mengalami perubahan patologi yang sama. Maksud sebenar CMP ialah: terdapat perubahan patologi pada pelembutan rawan patella, dan pada masa yang sama, terdapat gejala dan tanda seperti sakit patella, bunyi geseran patella, dan atrofi kuadrisep.
Oleh kerana rawan artikular tidak mempunyai persarafan saraf, mekanisme kesakitan yang disebabkan oleh kondromalacia masih belum jelas. CMP adalah hasil daripada gabungan kesan pelbagai faktor. Pelbagai faktor yang menyebabkan perubahan tekanan sendi patellofemoral adalah punca luaran, manakala reaksi autoimun, distrofi rawan dan perubahan tekanan intraosseus adalah punca dalaman kondromalacia patella.
II. Ciri paling ketara bagi kondromalacia patellae ialah perubahan patologi yang spesifik. Jadi dari perspektif perubahan patologi, bagaimanakah kondromalacia patellae digredkan?
Insall menghuraikan empat peringkat patologi CMP: peringkat I ialah pelembutan rawan yang disebabkan oleh edema, peringkat II disebabkan oleh retakan pada kawasan yang dilembutkan, peringkat III ialah pemecahan rawan artikular; peringkat IV merujuk kepada perubahan erosif osteoartritis dan pendedahan tulang subkondral pada permukaan artikular.
Sistem penggredan Outerbridge paling berguna untuk menilai lesi rawan artikular patela di bawah visualisasi langsung atau artroskopi. Sistem penggredan Outerbridge adalah seperti berikut:
Gred I: Hanya rawan artikular yang dilembutkan (pelembutan rawan tertutup). Ini biasanya memerlukan maklum balas sentuhan dengan prob atau instrumen lain untuk menilai.
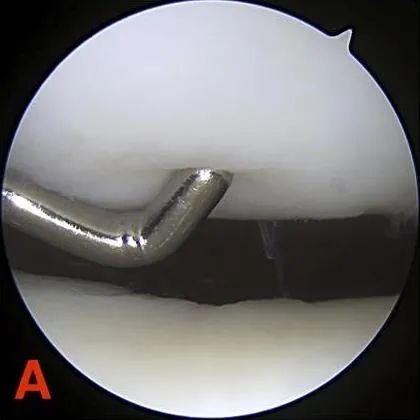
Gred II: Kecacatan separa ketebalan tidak melebihi diameter 1.3 cm (0.5 inci) atau mencapai tulang subkondral.
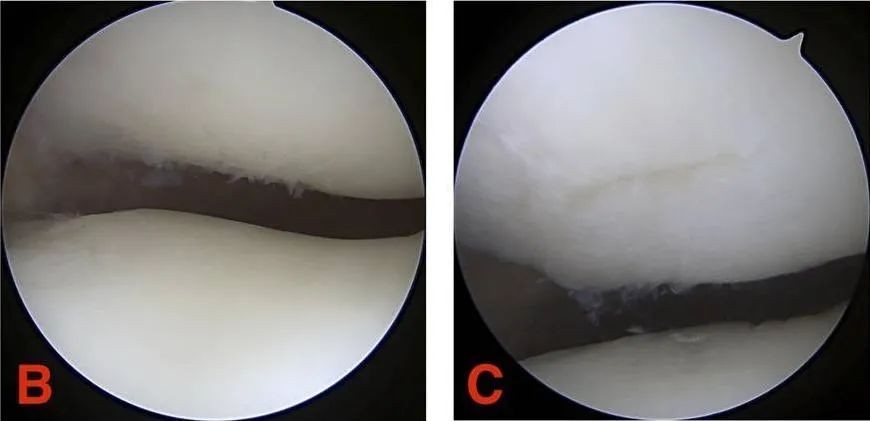
Gred III: Fisur rawan berdiameter lebih besar daripada 1.3 cm (1/2 inci) dan memanjang ke tulang subkondral.
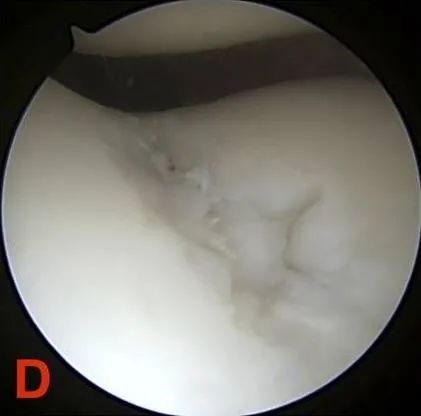
Gred IV: Pendedahan tulang subkondral.
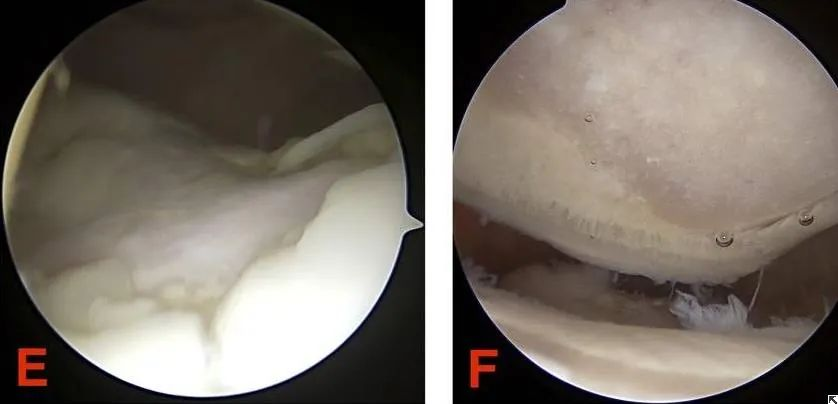
III. Kedua-dua patologi dan penggredan mencerminkan intipati kondromalacia patella. Jadi apakah tanda-tanda dan pemeriksaan yang paling bermakna untuk mendiagnosis kondromalacia patella?
Diagnosis ini terutamanya berdasarkan kesakitan di belakang patela, yang disebabkan oleh ujian pengisaran patela dan ujian jongkok satu kaki. Tumpuan perlu diberikan kepada membezakan sama ada terdapat gabungan kecederaan meniskus dan artritis traumatik. Walau bagaimanapun, tiada korelasi antara keterukan kondromalasia patela dan simptom klinikal sindrom sakit lutut anterior. MRI adalah kaedah diagnostik yang lebih tepat.
Simptom yang paling biasa adalah sakit yang tumpul di belakang patela dan di dalam lutut, yang bertambah buruk selepas melakukan aktiviti berat atau naik atau turun tangga.
Pemeriksaan fizikal mendedahkan kelembutan yang ketara pada patela, peripatela, margin patela dan patela posterior, yang mungkin disertai dengan sakit gelongsor patela dan bunyi geseran patela. Mungkin terdapat efusi sendi dan atrofi kuadrisep. Dalam kes yang teruk, fleksi dan ekstensi lutut adalah terhad dan pesakit tidak boleh berdiri di atas sebelah kaki. Semasa ujian mampatan patela, terdapat kesakitan yang teruk di belakang patela, menunjukkan kerosakan rawan artikular patela, yang mempunyai kepentingan diagnostik. Ujian apprehensif selalunya positif, dan ujian cangkung adalah positif. Apabila lutut difleksikan 20° hingga 30°, jika julat pergerakan dalaman dan luaran patela melebihi 1/4 daripada diameter melintang patela, ia menunjukkan subluksasi patela. Mengukur sudut Q bagi fleksi lutut 90° boleh mencerminkan trajektori pergerakan patela yang tidak normal.
Pemeriksaan tambahan yang paling boleh dipercayai ialah MRI, yang secara beransur-ansur telah menggantikan artroskopi dan menjadi cara CMP yang tidak invasif dan boleh dipercayai. Pemeriksaan pengimejan terutamanya tertumpu pada parameter ini: ketinggian patela (indeks Caton, PH), sudut alur troklea femoral (FTA), nisbah permukaan lateral troklea femoral (SLFR), sudut padanan patela (PCA), sudut kecondongan patela (PTA), antaranya PH, PCA dan PTA adalah parameter sendi lutut yang boleh dipercayai untuk diagnosis tambahan CMP awal.
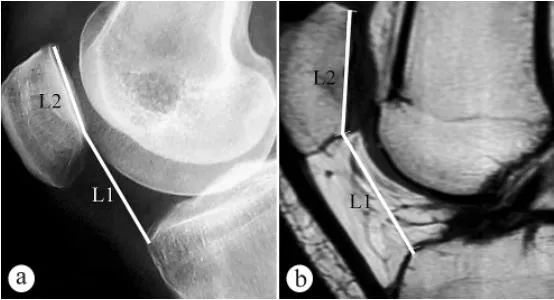
Sinar-X dan MRI digunakan untuk mengukur ketinggian patela (indeks Caton, PH): a. Sinar-X aksial dalam kedudukan berdiri menanggung berat dengan lutut difleksikan pada 30°, b. MRI dalam kedudukan dengan lutut difleksikan pada 30°. L1 ialah sudut kecondongan patela, iaitu jarak dari titik terendah permukaan sendi patellofemoral ke sudut anterior superior kontur dataran tinggi tibial, L2 ialah panjang permukaan sendi patellofemoral, dan indeks Caton = L1/L2.
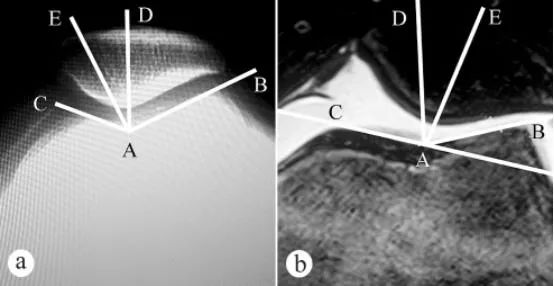
Sudut alur troklear femoral dan sudut padanan patelar (PCA) diukur dengan sinar-X dan MRI: a. Sinar-X aksial dengan lutut tertekuk pada 30° dalam posisi berdiri menanggung berat; b. MRI dengan lutut tertekuk pada 30°. Sudut alur troklear femoral terdiri daripada dua garis, iaitu titik terendah A pada alur troklear femoral, titik tertinggi C pada permukaan artikular troklear medial, dan titik tertinggi B pada permukaan artikular troklear lateral. ∠BAC ialah sudut alur troklear femoral. Sudut alur troklear femoral dilukis pada imej aksial patela, dan kemudian pembahagi dua sama AD ∠BAC dilukis. Kemudian garis lurus AE dilukis dari titik terendah A pada alur troklear femoral sebagai asalan melalui titik terendah E pada puncak patelar. Sudut antara garis lurus AD dan AE (∠DAE) ialah sudut padanan patelar.
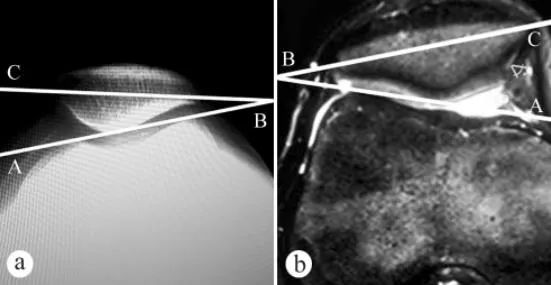
Sinar-X dan MRI digunakan untuk mengukur sudut kecondongan patela (PTA): a. Sinar-X aksial dalam kedudukan berdiri menanggung berat dengan lutut difleksikan pada 30°, b. MRI dalam kedudukan dengan lutut difleksikan pada 30°. Sudut kecondongan patela ialah sudut antara garis yang menghubungkan titik tertinggi kondilus femoral medial dan lateral dan paksi melintang patela, iaitu ∠ABC.
Radiograf sukar untuk mendiagnosis CMP pada peringkat awal sehingga peringkat lanjut, apabila kehilangan rawan yang meluas, kehilangan ruang sendi, dan sklerosis tulang subkondral yang berkaitan dan perubahan sista jelas kelihatan. Artroskopi boleh mencapai diagnosis yang boleh dipercayai kerana ia memberikan visualisasi sendi patellofemoral yang sangat baik; walau bagaimanapun, tiada korelasi yang jelas antara keterukan kondromalasia patela dan tahap gejala. Oleh itu, gejala ini tidak sepatutnya menjadi petunjuk untuk artroskopi. Di samping itu, artografi, sebagai kaedah diagnostik invasif dan modaliti, biasanya hanya digunakan pada peringkat lanjut penyakit ini. MRI ialah kaedah diagnostik bukan invasif yang menjanjikan keupayaan unik untuk mengesan lesi rawan serta gangguan dalaman rawan sebelum kehilangan rawan morfologi dapat dilihat dengan mata kasar.
IV. Kondromalasia patella mungkin boleh dipulihkan atau mungkin berkembang menjadi artritis patellofemoral. Rawatan konservatif yang berkesan harus diberikan dengan segera pada peringkat awal penyakit. Jadi, apakah yang termasuk dalam rawatan konservatif?
Secara amnya dipercayai bahawa pada peringkat awal (peringkat I hingga II), rawan patela masih mempunyai keupayaan untuk membaiki, dan rawatan tanpa pembedahan yang berkesan harus dilakukan. Ini terutamanya merangkumi sekatan aktiviti atau rehat, dan penggunaan ubat anti-radang bukan steroid apabila perlu. Di samping itu, pesakit harus digalakkan untuk bersenam di bawah pengawasan ahli terapi fizikal untuk menguatkan otot quadriceps dan meningkatkan kestabilan sendi lutut.
Perlu diingatkan bahawa semasa imobilisasi, pendakap lutut atau ortos lutut biasanya dipakai, dan pemasangan plaster dielakkan seboleh mungkin, kerana ia boleh menyebabkan kecederaan rawan artikular yang tidak digunakan; walaupun terapi sekatan dapat melegakan simptom, hormon tidak boleh digunakan atau digunakan dengan berhati-hati, kerana ia menghalang sintesis glikoprotein dan kolagen dan menjejaskan pembaikan rawan; apabila bengkak dan sakit sendi tiba-tiba bertambah buruk, kompres ais boleh digunakan, dan terapi fizikal dan kompres suam boleh digunakan selepas 48 jam.
V. Pada pesakit peringkat akhir, keupayaan pembaikan rawan artikular adalah lemah, jadi rawatan konservatif selalunya tidak berkesan dan rawatan pembedahan diperlukan. Apakah yang termasuk dalam rawatan pembedahan?
Petunjuk untuk pembedahan termasuk: selepas beberapa bulan rawatan konservatif yang ketat, sakit patela masih wujud; jika terdapat kecacatan kongenital atau diperolehi, rawatan pembedahan boleh dipertimbangkan. Jika kerosakan rawan Outerbridge III-IV berlaku, kecacatan tersebut tidak akan dapat diisi dengan rawan artikular sebenar. Pada masa ini, hanya mencukur kawasan kerosakan rawan dengan beban kronik tidak dapat mencegah proses degenerasi permukaan artikular.
Kaedah pembedahan termasuk:
(1) Pembedahan artroskopi merupakan salah satu cara yang berkesan untuk mendiagnosis dan merawat kondromalasia patella. Ia boleh memerhatikan secara langsung perubahan pada permukaan rawan di bawah mikroskop. Dalam kes yang ringan, lesi hakisan yang lebih kecil pada rawan artikular patella boleh dikikis untuk menggalakkan pembaikan.
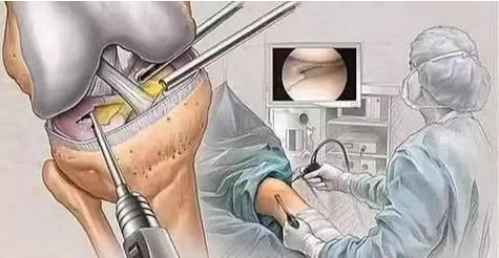

(2) elevasi kondil femoral lateral; (3) reseksi permukaan rawan patela. Pembedahan ini dilakukan untuk pesakit yang mengalami kerosakan rawan kecil untuk menggalakkan pembaikan rawan; (4) reseksi patela dilakukan untuk pesakit yang mengalami kerosakan teruk pada permukaan rawan patela.
Masa siaran: 15 Nov-2024










